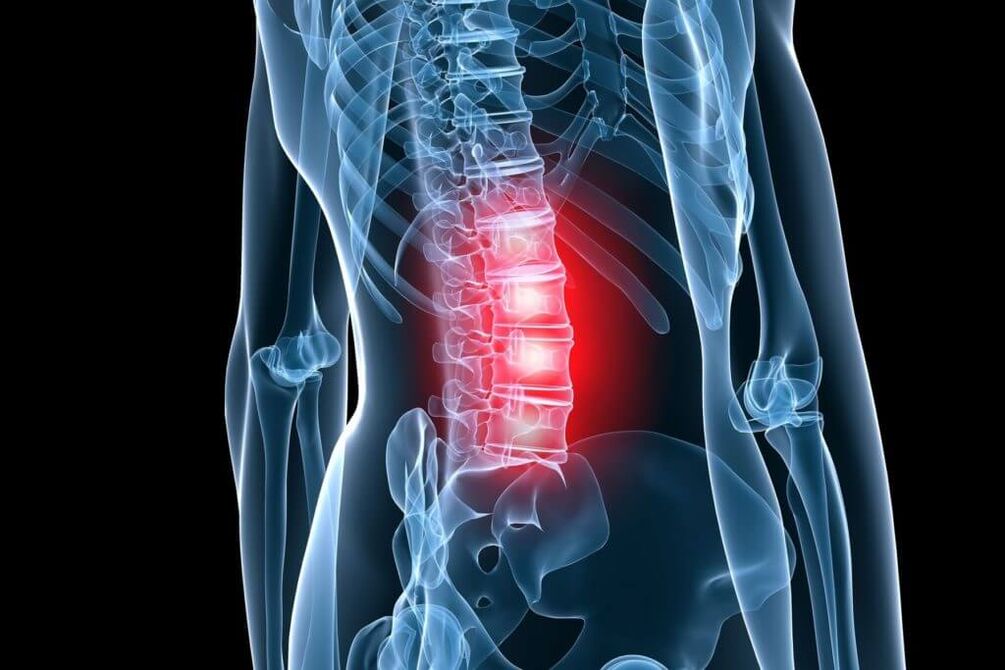
болкаво задниот дел се доживува барем еднаш во животот од 4 од 5 луѓе. За работоспособното население сенајчеста причина за инвалидитетшто ја одредува нивната социјална и економска важност во сите земји во светот. Меѓу болестите кои се придружени со болка во лумбалниот 'рбет и екстремитетите, едно од главните места е окупирано од остеохондрозата.
Остеохондрозата на 'рбетот (ОП) е нејзина дегенеративно-дистрофична лезија, почнувајќи од јадрото пулпоз на интервертебралниот диск, проширувајќи се до фиброзниот прстен и другите елементи на' рбетниот сегмент со чест секундарен ефект врз соседните невроваскуларни формации. Под влијание на неповолни статичко-динамички оптоварувања, еластичното пулпозно (желатинозно) јадро ги губи своите физиолошки својства - се суши и се зафаќа со текот на времето. Под влијание на механички оптоварувања, фиброзниот прстен на дискот, кој ја изгубил својата еластичност, излегува, а последователно, фрагменти од јадрото пулпозус паѓаат низ неговите пукнатини. Тоа доведува до појава на акутна болка (лумбаго), бидејќи. периферните делови на анулус фиброзус содржат рецептори на нервот Лушка.
Фази на остеохондроза
Интрадискалниот патолошки процес одговара на фаза 1 (период) (OP) според класификацијата предложена од Ya. Yu. Попељански и А. И. Осна. Во вториот период не се губи само способноста за амортизација, туку и функцијата на фиксација со развојот на хипермобилност (или нестабилност). Во третиот период се забележува формирање на хернија (издаденост) на дискот. Според степенот на нивниот пролапс, дискус хернијата се дели наеластично испакнувањекога има еднообразно испакнување на интервертебралниот диск изапленето испакнување, се карактеризира со нерамномерно и нецелосно кинење на фиброзниот прстен. Јадрото pulposus се движи во овие места на руптури, создавајќи локални испакнатини. Со делумно пролапсирана дискус хернија, пукаат сите слоеви на фиброзниот прстен, а можеби и задниот надолжен лигамент, но самата хернијална испакнатост сè уште не го изгубила контактот со централниот дел на јадрото. Целосно пролапсирана хернијација на дискот значи дека не нејзините поединечни фрагменти, туку целото јадро, пролапсираат во луменот на 'рбетниот канал. Според дијаметарот на хернијата на дискот, тие се поделени на фораминална, постеролатерална, парамедијална и средна. Клиничките манифестации на дискус хернија се различни, но токму во оваа фаза често се развиваат различни синдроми на компресија.
Со текот на времето, патолошкиот процес може да се пресели во други делови од сегментот на движење на 'рбетот. Зголемувањето на оптоварувањето на вертебралните тела доведува до развој на субхондрална склероза (стврднување), а потоа телото ја зголемува површината на поддршка поради маргиналните израстоци на коските околу целиот периметар. Преоптоварувањето на зглобовите доведува до спондилартроза, што може да предизвика компресија на невроваскуларните формации во интервертебралниот форамен. Токму овие промени се забележани во четвртиот период (фаза) (ОП), кога има тотална лезија на сегментот на движење на 'рбетот.
Секоја шематизација на таква сложена, клинички разновидна болест како ОП, се разбира, е прилично произволна. Сепак, тоа овозможува да се анализираат клиничките манифестации во нивната зависност од морфолошките промени, што овозможува не само да се постави правилна дијагноза, туку и да се утврдат специфични терапевтски мерки.
Во зависност од тоа кои нервни формации, хернијата на дискот, коскените израстоци и другите засегнати структури на 'рбетот имаат патолошки ефект, се разликуваат синдроми на рефлекс и компресија.
Синдроми на лумбална остеохондроза
Докомпресијавклучуваат синдроми во кои коренот, садот или 'рбетниот мозок се истегнуваат, стегаат и деформираат над наведените вертебрални структури. Дорефлексвклучуваат синдроми предизвикани од ефектот на овие структури врз рецепторите што ги инервираат, главно завршетоците на рекурентните спинални нерви (синувертебрален нерв на Лушка). Импулсите што се шират по овој нерв од погодениот 'рбет патуваат низ задниот корен до задниот рог на' рбетниот мозок. Префрлувајќи се на предните рогови, тие предизвикуваат рефлексна напнатост (одбрана) на инервираните мускули -рефлексно-тонични нарушувања.. Префрлувајќи се на симпатичките центри на страничниот рог на нивните сопствени или соседни нивоа, тие предизвикуваат рефлексни вазомоторни или дистрофични нарушувања. Ваквите невродистрофични нарушувања се јавуваат првенствено во ниско васкуларизирани ткива (тетиви, лигаменти) на местата на прицврстување на коскените проминенции. Овде, ткивата се подложени на дефибрација, оток, тие стануваат болни, особено кога се протегаат и палпираат. Во некои случаи, овие невродистрофични нарушувања предизвикуваат болка што се јавува не само локално, туку и на далечина. Во вториот случај, болката се рефлектира, се чини дека „пука" при допирање на заболеното место. Таквите зони се нарекуваат зони за активирање. Синдромите на миофасцијална болка може да се појават како дел од упатената спондилогена болка.. Со продолжена напнатост на напречно-пругастите мускули, микроциркулацијата е нарушена во одредени области од него. Поради хипоксија и едем во мускулите, се формираат зони на пломби во форма на нодули и нишки (како и во лигаментите). Болката во овој случај е ретко локална, не се совпаѓа со зоната на инервација на одредени корени. Рефлексно-миотоничните синдроми вклучуваат синдром на пириформис и поплитеален синдром, чии карактеристики се детално опфатени во бројни прирачници.
Долокални (локални) рефлексни синдроми на болкакај лумбална остеохондроза, лумбаго се припишува на акутниот развој на болеста и лумбалгија во субакутен или хроничен тек. Важна околност е утврдениот факт декалумбаго е последица на интрадискално поместување на јадрото пулпозус. Како по правило, ова е остра болка, често се пробива. Пациентот, како што беше, замрзнува во непријатна положба, не може да се одвиткува. Обидот за промена на положбата на телото предизвикува зголемување на болката. Постои неподвижност на целиот лумбален предел, израмнување на лордозата, понекогаш се развива сколиоза.
Со лумбалгија - болка, како по правило, болка, отежната со движење, со аксијални оптоварувања. Лумбалниот регион може да биде деформиран, како кај лумбагото, но во помала мера.
Разновидни се и синдромите на компресија кај лумбалната остеохондроза. Меѓу нив, се разликуваат синдром на радикуларна компресија, синдром на опашка, синдром на лумбосакрална дискогена миелопатија.
синдром на радикуларна компресијачесто се развива поради дискус хернија на ниво LIV-ЛВи ЛВ-Седен, бидејќиНа ова ниво е поголема веројатноста да се развијат хернираните дискови. Во зависност од видот на хернијата (фораминална, задно-латерална, итн. ), Зафатен е еден или друг корен. Како по правило, едно ниво одговара на монорадикуларна лезија. Клинички манифестации на компресија на коренот ЛВсе сведени на појава на иритација и пролапс во соодветниот дерматом и на појави на хипофункција во соодветниот миотом.
Парестезија(чувство на вкочанетост, пецкање) и болки од пукање се шират по надворешната површина на бутот, предната површина на потколеницата до зоната на I прст. Хипалгезија тогаш може да се појави во соодветната зона. Во мускулите инервирани од коренот LВ, особено во предните делови на потколеницата, се развива хипотрофија и слабост. Најпрво, слабоста е откриена во долгиот екстензор на заболениот прст - во мускулот инервиран само од коренот LВ. Тетивните рефлекси со изолирана лезија на овој корен остануваат нормални.
При компресирање на 'рбетот Седенфеномените на иритација и губење се развиваат во соодветниот дерматом, проширувајќи се до зоната на петтиот прст. Хипотрофијата и слабоста ги покриваат главно задните мускули на долниот дел од ногата. Ахиловиот рефлекс се намалува или исчезнува. Непредвидливоста на коленото се намалува само кога се вклучени корените на L.2, Л3, Лчетири. Во патологијата на опашките лумбални дискови се јавува и хипотрофија на квадрицепсите, а особено на глутеалните мускули. Компресија-радикуларна парестезија и болка се влошуваат со кашлање, кивање. Болката се влошува со движење во долниот дел на грбот. Постојат и други клинички симптоми кои укажуваат на развој на компресија на корените, нивната напнатост. Најчесто тестиран симптом есимптом на Lasegueкога има нагло зголемување на болката во ногата кога се обидувате да ја подигнете во исправена состојба. Неповолна варијанта на радикуларните синдроми на лумбална вертеброгена компресија е компресија на кауда еквина, т. н. каудален синдром. Најчесто, се развива со големи пролапсирани медијални хернијални дискови, кога сите корени на ова ниво се исцедени. Локална дијагноза се спроведува на горниот дел од 'рбетот. Болките, обично силни, не се шират на едната нога, но, по правило, на двете нозе, губењето на чувствителноста ја зафаќа областа на панталоните на возачот. Со тешки варијанти и брзиот развој на синдромот, се додаваат нарушувања на сфинктерот. Каудалната лумбална миелопатија се развива како резултат на оклузија на долната дополнителна радикуло-медуларна артерија (често во коренот на LВ, ) и се манифестира со слабост на перониалните, тибијалните и глутеалните мускулни групи, понекогаш со сегментални сензорни нарушувања. Често, исхемијата се развива истовремено во сегментите на епиконот (Л5-Седен) и конус (С2-С5) на 'рбетниот мозок. Во такви случаи се приклучуваат и карличните нарушувања.
Покрај идентификуваните главни клинички и невролошки манифестации на лумбална остеохондроза, постојат и други симптоми кои укажуваат на пораз на овој 'рбет. Ова особено јасно се манифестира во комбинацијата на оштетување на интервертебралниот диск на позадината на вродената стеснување на 'рбетниот канал, разни аномалии во развојот на' рбетот.
Дијагноза на лумбална остеохондроза
Дијагноза на лумбална остеохондрозасе базира на клиничката слика на болеста и дополнителни методи на испитување, кои вклучуваат конвенционална радиографија на лумбалниот 'рбет, компјутерска томографија (КТ), КТ миелографија, магнетна резонанца (МРИ). Со воведувањето на МНР на 'рбетот во клиничката пракса, дијагнозата на лумбална остеохондроза (ПО) е значително подобрена. Сагиталните и хоризонталните томографски делови ви овозможуваат да ја видите врската на зафатениот интервертебрален диск со околните ткива, вклучително и проценка на луменот на 'рбетниот канал. Големината, видот на дискус хернија, кои корени се компресирани и со какви структури се одредуваат. Важно е да се утврди усогласеноста на водечкиот клинички синдром со нивото и природата на лезијата. Како по правило, кај пациент со компресивен радикуларен синдром се развива монорадикуларна лезија, а компресијата на овој корен е јасно видлива на МНР. Ова е релевантно од хируршка гледна точка, бидејќи. ова го дефинира оперативниот пристап.
Недостатоците на МРИ ги вклучуваат ограничувањата поврзани со прегледот кај пациенти со клаустрофобија, како и трошоците за самата студија. КТ е високо информативна дијагностичка метода, особено во комбинација со миелографија, но мора да се запомни дека скенирањето се изведува во хоризонтална рамнина и затоа нивото на наводната лезија мора клинички да се одреди многу прецизно. Рутинската радиографија се користи како скрининг преглед и е задолжителна во болнички услови. Во функционалната слика, нестабилноста најдобро се дефинира. Различни аномалии на развојот на коските се исто така јасно видливи на спондилограмите.
Третман на лумбална остеохондроза
Со ПО, се спроведува и конзервативен и хируршки третман. Наконзервативен третмансо остеохондроза, следните патолошки состојби бараат третман: ортопедски нарушувања, синдром на болка, нарушена способност за фиксација на дискот, мускулно-тонични нарушувања, циркулаторни нарушувања во корените и 'рбетниот мозок, нарушувања на спроводливоста на нервите, промени на цикатрие лепило, психосоматски нарушувања. Методите на конзервативен третман (КЛ) вклучуваат различни ортопедски мерки (имобилизација, влечење на 'рбетот, мануелна терапија), физиотерапија (терапевтска масажа и физиотерапија, акупунктура, електротерапија), препишување лекови. Третманот треба да биде комплексен, фази. Секој од методите на CL има свои индикации и контраиндикации, но, по правило, општата еназначување на аналгетици, нестероидни антиинфламаторни лекови(НСАИЛ),мускулни релаксантиифизиотерапија.
Аналгетскиот ефект се постигнува со употреба на диклофенак, парацетамол, трамадол. Има изразен аналгетски ефектлекшто содржи 100 mg диклофенак натриум.
Постепената (долготрајна) апсорпција на диклофенак ја подобрува ефективноста на терапијата, ги спречува можните гастротоксични ефекти и ја прави терапијата што е можно попогодна за пациентот (само 1-2 таблети на ден).
Доколку е потребно, зголемете ја дневната доза на диклофенак до 150 mg, дополнително препишете лекови против болки во форма на таблети со непродолжено дејство. Кај полесните форми на болеста, кога се доволни релативно мали дози на лекот. Во случај на доминација на болни симптоми во текот на ноќта или наутро, се препорачува да се зема лекот навечер.
Супстанцијата парацетамол е инфериорна во однос на аналгетската активност на другите НСАИЛ, и затоа е развиен лек, кој заедно со парацетамол вклучува уште еден не-опиоиден аналгетик, пропифеназон, како и кодеин и кофеин. Кај пациенти со исхалгија, кога се користи кофетин, се забележува мускулна релаксација, намалување на анксиозноста и депресијата. Добри резултати беа забележани при употреба на лекот во клиниката за ублажување на акутната болка кај миофасцијалните, миотоничните и радикуларните синдроми. Според истражувачите, со краткорочна употреба, лекот добро се поднесува, практично не предизвикува несакани ефекти.
НСАИЛ се најшироко користени лекови за ПО. НСАИЛ имаат антиинфламаторно, аналгетско и антипиретичко дејство поврзано со супресија на циклооксигеназа (COX-1 и COX-2) - ензим кој ја регулира конверзијата на арахидонска киселина во простагландини, простациклин, тромбоксан. Третманот секогаш треба да започне со назначување на најбезбедните лекови (диклофенак, кетопрофен) во најниската ефективна доза (несаканите ефекти се зависни од дозата). Кај постари пациенти и кај пациенти со фактори на ризик за несакани ефекти, препорачливо е да се започне со третман со мелоксикам, а особено со целекоксиб или диклофенак/мизопростол. Алтернативните начини на администрација (парентерална, ректална) не ги спречуваат гастроентеролошките и другите несакани ефекти. Комбинираниот лек диклофенак и мизопростол има одредени предности во однос на стандардните НСАИЛ, што го намалува ризикот од несакани ефекти зависни од COX. Покрај тоа, мизопростол може да го потенцира аналгетскиот ефект на диклофенак.
За да се елиминира болката поврзана со зголемување на мускулниот тонус, препорачливо е да се вклучат централни мускулни релаксанти во комплексната терапија:тизанидин2-4 mg 3-4 пати на ден или толперизон внатре 50-100 mg 3 пати на ден или толперизон интрамускулно 100 mg 2 пати на ден. Механизмот на дејство на лекот со овие супстанции е значително различен од механизмите на дејство на другите лекови кои се користат за намалување на зголемениот мускулен тонус. Затоа, се користи во ситуации каде што нема антиспастично дејство на други лекови (во таканаречените случаи кои не реагираат). Предноста во однос на другите мускулни релаксанти кои се користат за истите индикации е дека со намалување на мускулниот тонус на позадината на назначувањето, нема намалување на мускулната сила. Лекот е дериват на имидазол, неговиот ефект е поврзан со стимулација на централниот а2-адренергични рецептори. Селективно ја инхибира полисинаптичката компонента на рефлексот на истегнување, има независно антиноцицептивно и мало антиинфламаторно дејство. Супстанцијата тизанидин делува на спастичноста на 'рбетот и мозокот, ги намалува рефлексите на истегнување и болните мускулни грчеви. Ја намалува отпорноста на пасивни движења, ги намалува спазмите и клоничните конвулзии и ја зголемува силата на доброволните контракции на скелетните мускули. Исто така, има гастропротективно својство, што ја одредува неговата употреба во комбинација со НСАИЛ. Лекот практично нема несакани ефекти.
Хирургијасо ПО, се спроведува со развој на синдроми на компресија. Треба да се напомене дека присуството на фактот за откривање на дискус хернија за време на МНР не е доволно за конечна одлука за операцијата. До 85% од пациентите со хернија на дискови кај пациенти со радикуларни симптоми по конзервативен третман прават без операција. CL, со исклучок на голем број ситуации, треба да биде првиот чекор во помагањето на пациентите со ПО. Ако комплексот CL е неефикасен (во рок од 2-3 недели), хируршки третман (CL) е индициран кај пациенти со хернија на дискови и радикуларни симптоми.
Постојат итни индикации за ПО. Тие вклучуваат развој на каудален синдром, како по правило, со целосен пролапс на дискот во луменот на 'рбетниот канал, развој на акутна радикуломиелоисхемија и изразен хипералгичен синдром, кога дури и назначувањето на опиоиди, блокадата не ја намалува болката. Треба да се напомене дека апсолутната големина на хернијата на дискот не е одлучувачка за конечната одлука за операцијата и треба да се земе предвид во врска со клиничката слика, специфичната ситуација што е забележана во 'рбетниот канал според томографијата (на пример, може да има комбинација од мала хернија наспроти позадината на стеноза на 'рбетниот канал или обратно - хернијата е голема, но со средна локација наспроти позадината на широк' рбетниот канал).
Во 95% од случаите со дискус хернија, се користи отворен пристап до 'рбетниот канал. Различни дископунктурни техники не нашле широка примена до денес, иако голем број автори известуваат за нивната ефикасност. Операцијата се изведува со помош на конвенционални и микрохируршки инструменти (со оптичко зголемување). За време на пристапот, отстранувањето на коскените формации на пршленот се избегнува со користење главно интерламинарен пристап. Меѓутоа, со тесен канал, хипертрофија на артикуларните процеси, фиксирана средна хернијација на дискот, препорачливо е да се прошири пристапот на сметка на коскените структури.
Резултатите од хируршкиот третман во голема мера зависат од искуството на хирургот и точноста на индикациите за одредена операција. Според соодветниот израз на познатиот неврохирург Ј. Брочи, кој има направено повеќе од илјада операции за остеохондроза, неопходно е „да не се заборави дека хирургот мора да го оперира пациентот, а не томографската слика".
Како заклучок, би сакал уште еднаш да ја нагласам потребата од темелно клиничко испитување и анализа на томограми со цел да се донесе оптимална одлука за избор на тактика на третман за одреден пациент.













































